颅内夹层动脉瘤是指颅内动脉的内膜和中膜之间或中膜和外膜之间发生病理性夹层,导致动脉壁膨出,发生动脉瘤样扩张的病变。其可发生于各个年龄段,但以青年和中年为高发期,是卒中发生的重要原因之一。好发于椎动脉,其次是基底动脉和颈内动脉。
该疾病的临床表现多样,与病变血管壁的病理损伤模式和管腔构型密切相关,可有头痛、蛛网膜下腔出血、脑梗死和神经压迫症状等临床表现。颅内夹层动脉瘤的临床诊断主要依靠影像学检查。随着介入材料的不断进步,血管内治疗逐渐成为颅内夹层动脉瘤的主要治疗方式。近日,上海蓝十字脑科医院脑血管病科主任张琪博士带领团队历时近12小时成功为一位颅内夹层动脉瘤患者进行了支架辅助弹簧圈栓塞术,达到血管内重建性治疗目的。
▲ 颅内夹层动脉瘤可有蛛网膜下腔出血、脑梗死等临床表现
颅内夹层动脉瘤首选血管内治疗
《颅内夹层动脉瘤的血管内治疗中国专家共识》(下称共识)指出,颅内夹层动脉瘤一旦发生破裂出血,尤其是在发病后1周内再破裂出血的风险很高。颅内夹层动脉瘤发生蛛网膜下腔出血的患者病死率为19%-50%。因此,推荐发生蛛网膜下腔出血的颅内夹层动脉瘤患者在条件允许的情况下,应尽早行血管内治疗或开颅手术干预。治疗适应证和手术方式应多学科会诊讨论,多数治疗中心建议首选血管内治疗。
推荐意见
(1)对于破裂的颅内夹层动脉瘤,Hunt-Hess分级I-IV级能耐受手术的患者,建议在有条件的医院尽早行血管内治疗;部分Hunt-Hess分级V级的患者,建议先给予生命支持治疗,病情稳定后再考虑血管内治疗。
(2)对于未破裂的颅内夹层动脉瘤,评估-预测未破裂颅内夹层动脉瘤发生蛛网膜下腔出血和脑缺血症状的风险有助于优化治疗方案。一般原则是:无任何相关症状,且形态规则、体积较小的未破裂颅内夹层动脉瘤,不推荐抗血小板聚集药物治疗;有新发症状可随时行影像学复查,无症状者可每6个月定期行影像学复查;有缺血相关症状的患者,建议口服抗血小板聚集药物治疗;对于反复缺血发作,或伴有神经系统(特别是脑干)压迫症状,或颅内夹层动脉瘤影像学随访中出现体积增大或形态学变化,建议行血管内治疗,以减少缺血发作、减轻症状以及降低破裂风险。
(3)当双侧椎动脉颅内夹层动脉瘤合并蛛网膜下腔出血时,如果破裂侧别较易判断,对破裂侧椎动脉进行闭塞不作为首选,因为闭塞破裂侧椎动脉后对侧病变会因血流动力学的改变而增加破裂出血的风险。因此,推荐破裂侧病变采用血管内重建性治疗,对侧未破裂病变可考虑一期重建性治疗或分期重建性治疗;如果患者夹层出血的位置不能确定,为了避免对潜在的、未得到处理的急性出血性夹层造成血流动力学压力的增加,推荐采用一期重建性治疗处理双侧椎动脉夹层。
▲ 颅内夹层动脉瘤首选血管内治疗
血管内重建性治疗成为血管内治疗的主要方式
共识指出,血管内治疗的目的是减少或阻断颅内夹层动脉瘤内的血流,修复破损的内膜,避免颅内夹层动脉瘤继续进展或破裂引起蛛网膜下腔出血或脑出血,减少缺血性事件的发生以及减轻对周围脑组织或脑神经等的压迫症状。
治疗方式包括闭塞性治疗和重建性治疗。闭塞性治疗即采用栓塞材料闭塞载瘤动脉;而重建性治疗则借助血管内支架保持载瘤动脉通畅,同时利用栓塞材料和支架的血流导向作用促进动脉瘤腔内的血栓形成,达到栓塞动脉瘤并重建夹层病变血管的目的。单纯弹簧圈栓塞颅内夹层动脉瘤,不易完全闭塞颅内夹层动脉瘤,且单纯动脉瘤腔内栓塞后有破裂出血的风险(占33%),因此不推荐用于治疗颅内夹层动脉瘤。
血管内重建性治疗包括支架结合弹簧圈栓塞术和单纯支架置入术。使用支架技术的目的是覆盖夹层病变段的血管和动脉瘤,重塑病变段血管,减少进入夹层病变内的血流。
支架结合弹簧圈栓塞术已成为血管内治疗颅内夹层动脉瘤的重要方式,理论上不仅可闭塞颅内夹层动脉瘤,同时可保持载瘤动脉的通畅。单纯支架置入术一般主要用于未破裂颅内夹层动脉瘤的治疗。
患者急诊先后进行4次手术,历时近12小时
患者为68岁老年男性患者,五天前夜间在家突发头晕。
当时晕厥,呼之不应,家属立即予以心肺复苏,数分钟后意识清楚。当时语言可,有头痛,以额顶部为甚,伴有恶心呕吐,非喷射性,量稍多,呕吐物为胆汁。当时未就诊,呕吐3-4次后症状有所改善,次日未发作。两天后就诊当地医院,行头颅CT示蛛网膜下腔出血。后转到上级医院,行头颅CTA检查,考虑动脉瘤,建议手术。家属考虑手术风险高,后急诊转入上海蓝十字脑科医院。
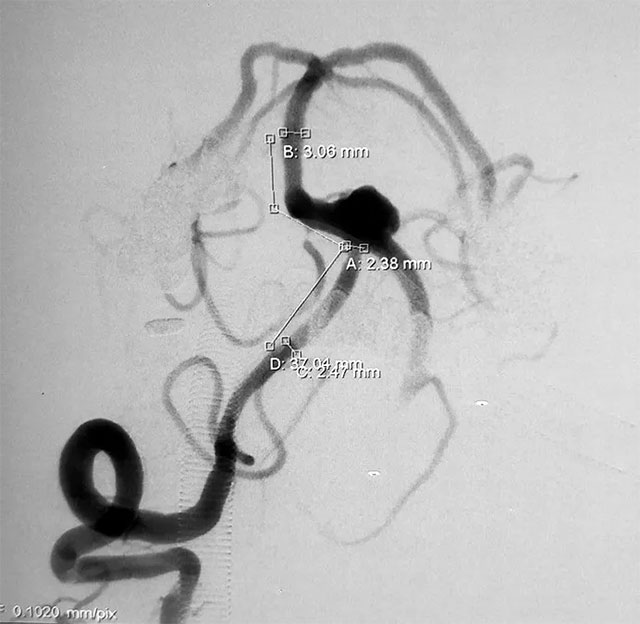
▲ 术前造影
头颅CTA显示:左椎动脉多发狭窄及钙化,呈串珠样改变,椎基底动脉夹层动脉瘤,可见数枚水泡样动脉瘤。患者既往有高血压病史10余年,两月前有“头部外伤史”。血压检查,收缩压153毫米汞柱,舒张压80毫米汞柱,神志清醒,口角右歪。
颅内夹层动脉瘤的临床影像学表现多种多样,2016年,《颅内动脉夹层的影像学诊断中国专家共识》将颅内夹层动脉瘤分为4种亚型:经典型(I型)、节段扩张型(II型)、延长扩张型(III型)以及局部巨大占位型(IV型)。
张琪博士指出,该患者所患颅内夹层动脉瘤影像上属于经典型(I型),且动脉瘤已破裂出现急性蛛网膜下腔出血,导致头晕、头痛、恶心等症状,病情凶险,再出血的风险极大,应及时手术治疗。
普通动脉瘤,载瘤动脉壁是完整的,形态也是规则的,对于这种宽颈动脉瘤放支架相对容易,而夹层动脉瘤其载瘤动脉本身就是多发斑块和狭窄,稍有不慎导丝进入夹层,容易把血管内膜撕裂,导致血管闭塞。针对普通动脉瘤一般是先填弹簧圈再放支架,对于夹层动脉瘤需要先放支架解决夹层,再通过支架网孔填入弹簧圈。
并且患者血管条件非常差,DSA造影显示左侧椎动脉远端近基底动脉连接处夹层动脉瘤,伴子瘤,术中很容易破,并且左侧椎动脉闭塞,需要先进性开通,这些无疑增加了手术难度。
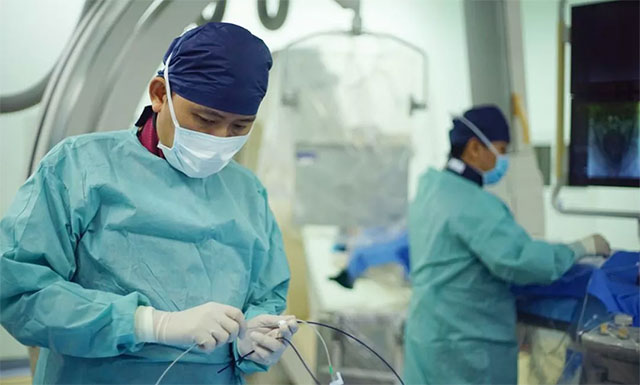
▲ 张琪博士(左一)正在手术
张琪博士在刘春医生、周林华医生协助下成功为患者进行了左侧椎动脉闭塞开通术、左侧椎动脉夹层动脉瘤支架辅助弹簧圈栓塞术。
先向瘤体内稀疏填入一枚弹簧圈,随后释放支架至覆盖瘤颈,随后通过支架网孔继续向瘤腔内填入数枚弹簧圈,再次造影见大部分瘤体不显影。但子瘤内仍可见少量血流,通过支架导管再次释放一枚支架覆盖瘤颈,再次造影后见动脉瘤无显影,撤出系统后行血管造影,未见血栓形成,CT检查无出血。
DSA造影手术、左侧椎动脉闭塞开通手术、支架辅助弹簧圈栓塞手术处理夹层动脉瘤和子瘤,这位病患先后进行了四次手术,历时近12小时,最终完成血管内重建性治疗。
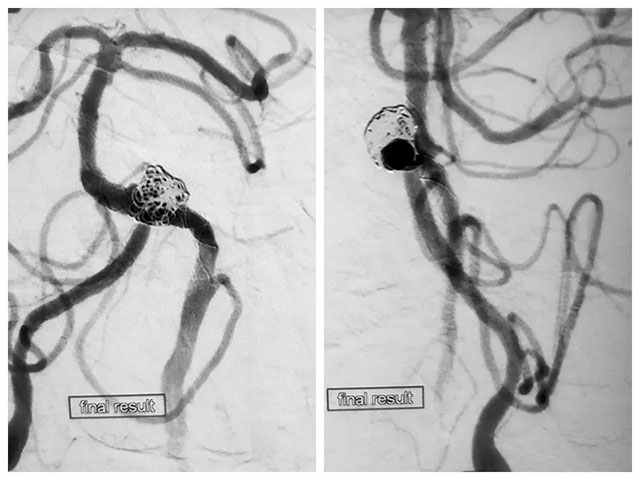
▲ 术后造影
张琪博士提醒,一般来说,情绪激动、血压忽然升高、用力排便、妊娠晚期、分娩、体力劳动、性生活、剧烈运动等都是动脉瘤破裂的诱发因素。
很多病人在出血前即有阵发性头痛、眼肌麻痹、复视、头昏、颈痛等先驱症状,说明动脉瘤在破裂之前,动脉瘤壁已有病理改变。在更多的情况下,出血是在没有明显诱因时忽然发生的。
颅内动脉瘤如果体积较小,没有破裂,通常不会有明显症状。
如果体积较大,可能会压迫周围的血管、神经,造成脑缺血症状和神经压迫症状,比如头痛、头晕、视物模糊、半侧脸麻木等。
当瘤体的血管壁非常薄时,可能会发生渗血,此时患者会出现头痛,感觉头痛欲裂,痛不欲生。
当颅内动脉瘤破裂后,患者常常发生突然性的头痛、颈部僵直、恶心呕吐、视觉模糊、畏光、失去意识甚至休克,此时要及时就医,否则会出现生命危险。

















